Прегравидарная подготовка
Прегравидарная подготовка представляет собой комплекс диагностических и лечебно-профилактических мероприятий, направленных на подготовку пары к успешному зачатию, нормальному течению беременности и рождению здорового ребёнка. Она включает в себя оценку всех факторов риска, включая медицинские, социально-экономические и культурные, с целью их устранения или минимизации.
Хотя этот перечень мероприятий достаточно обширен, его выполнение является желательным шагом, который позволит максимально предотвратить возможные осложнения беременности. Длительность прегравидарной подготовки не имеет строгих рамок, а её сроки и этапы устанавливаются индивидуально. Однако существуют общие рекомендации, которые следует соблюдать всем парам, готовящимся к беременности:
-
Модификация образа жизни: нормализация режима сна и бодрствования.
-
Отказ от вредных привычек, таких как курение, употребление алкоголя и наркотиков.
-
Сбалансированное питание: достаточное, но не избыточное количество белков, жиров и углеводов. Ежедневное включение в рацион овощей и фруктов в умеренных количествах.
-
Устранение или минимизация стрессовых факторов.
-
Регулярная физическая активность: для людей с нормальным индексом массы тела (18,5–24,9 кг/м2) общая продолжительность аэробных упражнений умеренной интенсивности должна составлять не менее 150 минут в неделю, а высокой — не менее 75 минут.
Беременность — это естественный процесс, который происходит в организме женщины и заканчивается рождением ребёнка.
Первым и самым важным этапом в начале беременности является консультация врача акушера-гинеколога. Во время этой консультации подтверждается факт беременности, определяется её срок, проводится общий и гинекологический осмотр. Также составляется план дальнейших обследований и осмотров, даются рекомендации по образу жизни и питанию, а при необходимости назначаются необходимые витамины и лекарственные препараты.
Оптимальным вариантом является планирование беременности, когда на прегравидарном этапе есть возможность пройти полное обследование и при необходимости лечение выявленных заболеваний, сделать плановую вакцинацию, начать вести здоровый образ жизни и принимать фолиевую кислоту. Это позволяет максимально повысить вероятность рождения здорового ребёнка.
При отсутствии патологии беременности, частота посещения врача акушера-гинеколога составляет от 5 до 7 раз. Оптимальным временем для первого визита к врачу является первый триместр беременности (до 10 недель).
Вы должны строго следовать всем рекомендациям вашего врача, своевременно проходить все плановые обследования и вести здоровый образ жизни во время беременности.
Вот основные рекомендации:
-
Избегайте работы, которая требует длительного стояния или чрезмерной физической нагрузки, а также работы в ночное время и той, что вызывает усталость.
-
Не занимайтесь видами спорта, которые могут привести к травмам живота, падениям или стрессу, такими как контактные виды спорта, борьба, теннис и подводное плавание.
-
Будьте физически активны: регулярно гуляйте и выполняйте специальную зарядку для беременных в течение 20-30 минут в день, если у вас нет жалоб и противопоказаний.
-
При перелетах на самолете, особенно на дальние расстояния, одевайте компрессионный трикотаж на время всего полета, ходите по салону, пейте много воды и избегайте алкоголя и кофеина.
-
Во время автомобильных поездок используйте специальный трехточечный ремень безопасности.
-
Сообщите врачу о планируемых поездках в тропические страны, чтобы он мог сделать вам необходимые прививки.
-
Питайтесь правильно и регулярно: употребляйте пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ. Обязательно включайте в свой рацион овощи, мясо, рыбу, бобовые, орехи, фрукты и продукты из цельного зерна.
-
Избегайте использования пластиковых бутылок и посуды, особенно для термической обработки пищи и жидкости, так как они могут содержать токсикант бисфенол A.
-
Ограничьте потребление рыбы, богатой метилртутью, такой как тунец, акула, рыба-меч и макрель.
-
Снижайте потребление пищи, богатой витамином A, такой как говяжья, куриная или утиная печень и продукты из нее.
-
Ограничьте потребление кофеина до 300 мг в сутки, что соответствует примерно 1,5 чашкам эспрессо по 200 мл, 2 чашкам капучино, латте или американо по 250 мл или 3 чашкам растворимого кофе по 250 мл.
-
Избегайте непастеризованного молока, созревших мягких сыров, паштетов и плохо термически обработанной пищи.
-
Если вы курите, постарайтесь бросить или снизить количество выкуриваемых сигарет в день.
-
Не употребляйте алкоголь во время беременности, особенно в первые три месяца.
Также важно поддерживать свой эмоциональный фон на протяжении всей беременности. Избегайте стрессовых ситуаций и эмоциональных переживаний.
Половые контакты во время беременности не запрещены, если вы чувствуете себя хорошо. Однако, если возникают боли, дискомфорт, кровянистые выделения, зуд, жжение во влагалище или бели, необходимо прекратить половые контакты и обратиться к врачу.
Если вы столкнулись с какими-либо из следующих симптомов, обязательно обратитесь к врачу:
-
Рвота более пяти раз в сутки
-
Потеря веса более трех килограммов за одну-полторы недели
-
Повышение артериального давления более 120/80 мм рт. ст.
-
Проблемы со зрением, такие как размытость или мигание перед глазами
-
Сильная головная боль
-
Боль внизу живота любого характера (ноющая, схваткообразная, колющая и т. д.)
-
Боль в эпигастральной области (в области желудка)
-
Отек лица, рук или ног
-
Кровянистые или обильные жидкие выделения из половых путей
-
Лихорадка, превышающая температуру 37,5 °С
-
Отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности)
Если у вас резус-отрицательная кровь, рекомендуется, чтобы ваш муж сдал анализ на определение резус-фактора. Если его резус-фактор тоже окажется отрицательным, вам не потребуется дополнительных исследований на наличие антирезусных антител и введение антирезусного иммуноглобулина.
Начиная со второй половины беременности, настоятельно рекомендуется посещать курсы для будущих родителей. Там вы получите ответы на все вопросы, которые могут возникнуть у вас во время беременности.
Нормальная беременность
Нормальная беременность представляет собой одноплодное вынашивание плода, который развивается без генетических отклонений или пороков. Она длится от 37 до 41 недели и проходит без каких-либо акушерских или перинатальных осложнений.
Диагноз нормальной беременности ставится на основании ультразвукового исследования, в ходе которого в полости матки визуализируется один эмбрион или плод с нормальным сердцебиением.
Жалобы, характерные для нормальной беременности
-
Тошнота и рвота. Каждая третья беременная женщина сталкивается с этими неприятными симптомами. В большинстве случаев (90%) тошнота и рвота являются физиологическим проявлением беременности, но в 10% могут представлять собой осложнение. При нормальной беременности рвота обычно происходит не чаще двух-трех раз в сутки, обычно натощак, и не ухудшает общее состояние женщины. Как правило, эти симптомы исчезают к 16-20 неделям беременности.
-
Масталгия. Боль в молочных железах — это обычное явление во время беременности, которое наблюдается у большинства женщин в первом триместре. Оно связано с отечностью и нагрубанием молочных желез, вызванными гормональными изменениями.
-
Боль внизу живота. Боль в нижней части живота во время беременности может быть нормальным проявлением, например, при натяжении связок матки во время ее роста. Это может ощущаться как ноющая или внезапная колющая боль. Также после 20-й недели беременности могут появляться тренировочные схватки Брекстона-Хиггса — тянущие боли, сопровождающиеся тонусом матки, которые длятся до минуты и не носят регулярного характера.
-
Изжога. Этот симптом наблюдается у 20-80% беременных женщин, чаще всего в третьем триместре. Изжога возникает из-за расслабления нижнего пищеводного сфинктера, снижения внутрипищеводного давления и одновременного повышения внутрибрюшного и внутрижелудочного давления. Это приводит к регулярному забросу желудочного содержимого в пищевод.
-
Запоры. Запоры — это распространенная проблема, с которой сталкиваются 30-40% беременных. Они связаны с нарушением продвижения пищи по толстой кишке и характеризуются частотой стула менее трех раз в неделю.
-
Геморрой. Примерно 8-10% женщин сталкиваются с геморроем во время каждой беременности. Причины его развития могут включать давление на стенки кишки со стороны матки, застой в венозной системе, повышение внутрибрюшного давления, врожденную или приобретенную слабость соединительной ткани, а также изменения в иннервации прямой кишки.
-
Варикозная болезнь. У 30% беременных женщин развивается варикозная болезнь. Ее причины включают повышение венозного давления в нижних конечностях и расслабляющее действие гормонов беременности, таких как прогестерон и релаксин, на сосудистую стенку вен.
-
Влагалищные выделения. Выделения из влагалища без зуда, болезненности, неприятного запаха или нарушений мочеиспускания являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
-
Боль в спине. Боль в спине встречается у 36-61% беременных. Среди женщин, испытывающих боль в спине, половина впервые сталкивается с ней на 5-7-м месяце беременности. Наиболее частой причиной является увеличение нагрузки на спину из-за роста живота и смещения центра тяжести, а также снижение тонуса мышц под влиянием гормона беременности — релаксина.
-
Боли в лобке. Боли в лобке во время беременности возникают редко и обычно на поздних сроках.
Вакцинация беременных
В настоящее время вакцинация является одним из самых эффективных способов защиты от инфекционных заболеваний. Она позволяет организму выработать иммунитет к определённым возбудителям, что снижает риск заражения и развития тяжёлых форм болезней. Однако многие будущие мамы задаются вопросом о безопасности вакцинации во время беременности. В этой статье мы разберём, почему вакцинация беременных является важной мерой для сохранения здоровья мамы и малыша.
Почему вакцинация важна для беременных?
Во время беременности иммунная система женщины претерпевает изменения, что может привести к снижению защитных функций организма. Это делает будущую маму более уязвимой к инфекционным заболеваниям, которые могут негативно сказаться на развитии плода.
Некоторые инфекции, такие как краснуха, корь, эпидемический паротит, грипп и другие, могут вызвать серьёзные осложнения у плода, включая врождённые пороки развития, преждевременные роды и даже смерть. Вакцинация позволяет предотвратить развитие этих заболеваний и снизить риск осложнений.
Какие вакцины можно делать беременным?
Существует несколько вакцин, которые рекомендованы для вакцинации беременных. К ним относятся:
- Вакцина против гриппа. Грипп является одним из самых распространённых инфекционных заболеваний, которое может вызвать серьёзные осложнения у беременных. Вакцинация против гриппа позволяет снизить риск заражения и развития тяжёлой формы болезни.
- Вакцина против краснухи. Краснуха является опасным заболеванием для беременных, которое может вызвать врождённые пороки развития у плода. Вакцинация против краснухи позволяет предотвратить развитие заболевания и защитить малыша.
- Вакцина против дифтерии, столбняка и коклюша. Эти заболевания могут вызвать серьёзные осложнения у беременных и плода. Вакцинация против этих инфекций позволяет снизить риск заражения и развития тяжёлых форм болезней.
Важно отметить, что некоторые вакцины, такие как вакцина против ветряной оспы, не рекомендованы для вакцинации беременных.
Перед принятием решения о вакцинации необходимо проконсультироваться с врачом.
Когда лучше делать вакцинацию?
Оптимальное время для вакцинации беременных — это второй и третий триместры. В первом триместре происходит формирование основных органов и систем плода, поэтому вакцинация в этот период не рекомендуется.
Побочные эффекты и осложнения
Как и любая медицинская процедура, вакцинация может иметь побочные эффекты. Однако они обычно незначительны и проходят в течение нескольких дней. К побочным эффектам вакцинации беременных относятся:
-
Повышение температуры тела
-
Боль в месте инъекции
-
Слабость и усталость
В редких случаях могут возникнуть более серьёзные побочные эффекты, такие как аллергические реакции. Однако они крайне редки и обычно связаны с индивидуальной непереносимостью компонентов вакцины.
Вакцинация беременных является важной мерой для сохранения здоровья мамы и малыша. Она позволяет предотвратить развитие опасных инфекционных заболеваний, которые могут вызвать серьёзные осложнения у плода. Перед принятием решения о вакцинации необходимо проконсультироваться с врачом, который поможет определить оптимальный срок и выбрать подходящую вакцину.
Важно помнить, что вакцинация является одним из самых эффективных способов защиты от инфекционных заболеваний. Она помогает сохранить здоровье мамы и малыша, а также снизить риск развития осложнений во время беременности.
Физиология беременности и внутриутробное развитие плода
Первый триместр беременности охватывает период с первого дня последней менструации до тринадцатой недели, что соответствует акушерскому сроку. В это время закладываются жизненно важные органы будущего ребенка, поэтому женщина должна быть особенно внимательна к своему здоровью и самочувствию.
С момента зачатия организм женщины начинает серьезную перестройку. В первую очередь, меняется гормональный фон, что приводит к появлению характерных симптомов. Обычно беременные замечают:
-
болезненность молочных желез;
-
частые запоры;
-
снижение работоспособности;
-
необычные светлые выделения из половых путей;
-
учащенное мочеиспускание;
-
тошноту;
-
изжогу;
-
перепады настроения.
Все эти явления считаются нормальными в первом триместре. Они связаны с активным развитием эмбриона и адаптацией организма будущей мамы к происходящим изменениям. К концу триместра эти симптомы обычно исчезают или становятся менее выраженными.
Чтобы снизить риски для будущего ребенка, важно планировать беременность заранее и соблюдать особую осторожность с момента предполагаемого зачатия. Для правильного формирования эмбриона рекомендуется принимать качественный витаминный комплекс с первого дня беременности.
Основные изменения, происходящие с эмбрионом в первом триместре беременности
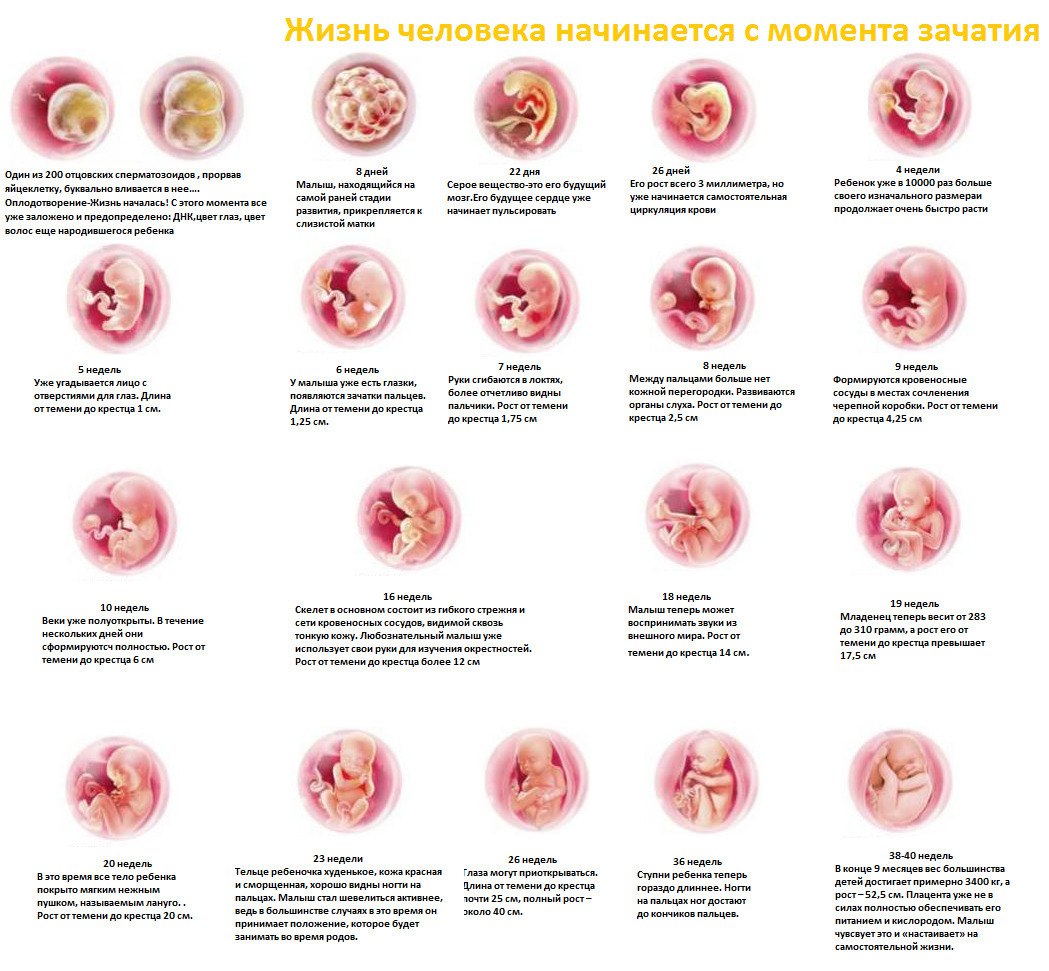
5-я неделя
На пятой неделе у будущего малыша закладываются основы нервной и сердечно-сосудистой систем. Для правильного формирования нервной трубки важно принимать фолиевую кислоту, которая служит важным витамином для беременных женщин.
6-я неделя
К шестой неделе у ребенка уже есть голова и хорда, а также формируются головной и спинной мозг. Начинается циркуляция крови по крошечному организму. Эти процессы могут быть нарушены из-за недостатка железа, поэтому беременным часто назначают железосодержащие препараты. На этом этапе уже можно определить места расположения ушей и глаз.
7-я неделя
На седьмой неделе начинается формирование пуповины, что значительно ускоряет поступление питательных веществ и кислорода, а также выведение продуктов обмена.
8-я неделя
Четко оформляется голова, начинают различаться черты лица. Образуется костная и хрящевая ткань, но для их уплотнения необходим кальций. В глазах начинает формироваться сетчатка, для ее развития требуются омега-3, калий, витамины А, В1, В2, В12, В6 и С. Также на этом этапе у плода появляются внешние половые органы.
9-я неделя
Только к девятой неделе заканчивается формирование плаценты, что значительно улучшает защиту малыша от внешних факторов. Опасные соединения, циркулирующие в организме матери, практически не попадают к плоду. Сердце становится четырехкамерным, на глазах появляются веки.
10-я неделя
Начинает функционировать мочеполовая система, почки эмбриона выделяют мочу. В половых органах образуются половые клетки.
11-я неделя
Основные органы малыша уже сформированы! Некоторые из них начинают работать, а некоторые продолжат развиваться и начнут функционировать только после рождения. Революционных перестроек в организме плода уже не будет, теперь ему остается лишь активно расти.
12-я неделя
Плод совершает глотательные движения, а его мозг разделен на мозжечок и два полушария. По анализу крови можно определить группу и резус-фактор.
Организм будущего ребенка меняется невероятно быстро, поэтому первый триместр считается сложным и критическим этапом в развитии плода. В это время закладываются внутренние органы, группы клеток и тканей. Существует множество факторов, которые могут нарушить эти важные процессы:
-
Дефицит витаминов и микроэлементов в организме женщины.
-
Лекарства, противопоказанные беременным.
-
Радиационное излучение.
-
Инфекционные, вирусные и бактериальные заболевания.
Развитие плода во втором триместре беременности
Четвертый месяц беременности
К началу этого периода все органы будущего малыша уже сформированы. Его длина составляет примерно 5–7 сантиметров, а вес — около 20–40 граммов.
К 14-й неделе он начинает совершать движения ручками, а к 16-й — и ножками. К концу месяца малыш заметно подрастает: его рост увеличивается примерно до 10 сантиметров, а вес — до 80–140 граммов.
В этот период в организме ребенка активно развиваются зубы, потовые и слюнные железы. Печень начинает вырабатывать желчь, а поджелудочная железа — инсулин.
Пятый месяц беременности
Плод активно двигается, изучая окружающее пространство. На УЗИ можно увидеть, как малыш сосет пальчики.
К концу пятого месяца кишечник плода уже сформирован и способен всасывать некоторые питательные вещества. В нем накапливается меконий.
Это период наиболее интенсивного роста плода. К концу месяца его масса составляет около 200–300 граммов, а длина — 14–17 сантиметров.
На голове появляются временные волосы — лануго, формируются ресницы. Плод начинает «фазно» спать и двигаться, но предпочитает спать.
Шестой месяц беременности
Продолжается период наиболее интенсивного роста плода, который будет длиться на протяжении всего третьего триместра.
В начале месяца масса малыша составляет около 450 граммов, а к концу месяца может достигать уже 800 граммов.
Орган слуха уже способен воспринимать звуки из внешней среды.
6-й месяц беременности характеризуется формированием системы сурфактанта и созреванием легких малыша. На пальчиках растут ногти.
Как развивается плод в третьем триместре беременности
Третий триместр беременности — это завершающий и самый волнительный период. Ещё немного, и будущая мама наконец-то встретит своего долгожданного малыша.
Третий триместр длится с 27 по 40 неделю. В этот период плод уже не меняется так стремительно, как в первые два триместра. Формирование органов скелета почти завершено, и малыш активно набирает вес и стремительно растёт.
27-28 неделя
На этом сроке вес плода составляет примерно 1 кг, а его рост — около 37 см. Головной мозг активно развивается: появляются вторичные борозды, которые образуют извилины. Благодаря этому увеличивается площадь больших полушарий и объём серого вещества, отвечающего за зрение, слух, память, мышечную активность и движения конечностей.
Нервная система также активно развивается: ежедневно образуются тысячи новых нейронов — клеток, отвечающих за хранение, обработку и передачу информации. Заканчивается формирование дыхательной системы, и малыш выполняет тренировочные движения лёгкими, готовясь к дыханию вне утробы матери.
29-30 неделя
В этот период будущий ребёнок активно набирает вес. Завершается развитие скелета, и слой жировой ткани утолщается, обеспечивая теплоизоляцию тела. Перистальтика кишечника хорошо развита и отвечает за передвижение пищи по желудочно-кишечному тракту.
Количество первородной смазки, обладающей антибактериальными свойствами, уменьшается. Кожа уплотняется и приобретает розовый оттенок, а её тон становится менее ярким.
31-32 неделя
Активность будущего малыша становится ниже: он сильно вырос и занимает почти всю полость матки. Иммунная система совершенствуется, и начинают вырабатываться иммуноглобулины A — антитела, которые препятствуют проникновению инфекционных агентов в организм. К концу 32 недели вес будущего малыша составляет примерно 1800 г, а его рост достигает 42 см.
33-34 неделя
Лёгкие плода практически готовы к полноценному дыханию. Они вырабатывают достаточное количество сурфактанта — вещества, выстилающего легочные альвеолы изнутри. Сердечно-сосудистая система укрепляется, а почки готовы выполнять свою функцию.
35-36 неделя
Плод весит около 2,5 кг, а его размер составляет примерно 48 см. Дыхательная система полностью сформирована. Многие элементы костной ткани ещё мягкие, что необходимо для безопасных и успешных родов. Надпочечники начинают контролировать водно-солевой обмен, а объём жировой ткани значительно увеличился: в случае рождения малыш сможет самостоятельно согреться.
37-38 неделя
На этом сроке из шейки матки женщины может выйти слизистая пробка, которая всю беременность выполняла защитную функцию. У плода увеличивается объём хрящевой ткани, и завершается формирование нервных волокон. Будущий малыш продолжает расти и набирать вес.
39-40 неделя
Исчезает лануго — первичный волосяной покров, который необходим для задержки на коже первородной смазки. Ребёнок готов родиться в любой момент: все органы и системы сформированы.
Подготовка к родам
Психологическая готовность к родам
Во время беременности, особенно на поздних сроках, многие женщины испытывают беспокойство и страх. Это вполне естественное явление, которое знакомо многим будущим мамам, особенно тем, кто готовится стать родителями впервые.
Несмотря на свою естественность, роды представляют собой сложный и ответственный процесс. Чтобы он прошел максимально безопасно для мамы и малыша, каждой женщине важно знать, как правильно подготовиться к этому важному событию.
Подготовка к родам включает в себя несколько аспектов, которые одинаково важны как для благополучного течения беременности, так и для предстоящих родов. Будущая мама должна четко понимать, что происходит на каждом этапе, как правильно реагировать на эти изменения и какие последствия могут быть от тех или иных действий. Поэтому и мама, и малыш должны быть готовы к родам — не только физически, но и психологически.
Первая беременность: сложности и переживания
Обычно первая беременность становится для женщины особенно сложной. Готовясь стать мамой впервые, она сталкивается с психологическим дискомфортом, который проявляется в нескольких аспектах:
-
Эмоциональная неустойчивость. Она обусловлена частой сменой гормонального фона.
-
Переоценка ценностей. Беременность — это череда глобальных физических изменений, которые более очевидны и понятны, чем глубинные психологические процессы, связанные с новым статусом и предстоящей ответственностью материнства.
-
Страх и неуверенность. Часто в преддверии родов женщины сталкиваются с множеством различных страхов и фобий: некоторые боятся боли, с которой не смогут справиться, и тогда ситуация выйдет из-под контроля, другие опасаются некомпетентности врачей или не знают, как ухаживать за ребенком в первые дни после рождения.
Иногда тревоги могут быть обоснованными, а иногда — лишь «заимствованными» фобиями или излишней мнительностью. Чтобы сохранять психологическое равновесие, необходимо трезво оценивать ситуацию и выделять реальные поводы для беспокойства из общей массы тревог. Для этого следует заранее подготовиться к грядущим переменам.
Как справиться с психологическими проблемами во время беременности?
Общение в группах
Курсы по подготовке к родам — это не только отличный повод провести время с пользой и удовольствием, но и верный способ развенчать множество мифов о беременности и родах, которые могут вызывать неоправданное беспокойство. В зависимости от того, как протекает беременность (с осложнениями или без), а также от ваших индивидуальных взглядов, вы можете подобрать курсы с определенной направленностью: например, посвященные естественным родам без обезболивания, домашним родам, родам в воде и другим.
Вне зависимости от специализации конкретного курса, лучше, когда он рассчитан на парное посещение и охватывает все основные аспекты беременности, физиологии и психологии родов, а также дает знания и практические навыки по уходу за новорожденными. Важно, чтобы помимо теоретической части, курс включал практические занятия, видеоуроки и физическую подготовку.
Чтение литературы
Самообразование — также отличный способ получить практические знания и информацию. Сегодня можно найти множество полезных книг и статей, посвященных вопросам беременности и психологической готовности к родам, как в печати, так и в интернете — вам нужно лишь найти интересующую вас тему.
Аутотренинг и визуализация
Рождение здорового малыша — такой ориентир в виде четкой цели будет безотказно мотивировать и вдохновлять вас в трудные минуты. Сегодня практикуется множество психологических техник, направленных на концентрацию или, напротив, на расслабление и снятие напряжения. Если сложно разобраться самостоятельно, какая из них будет наиболее эффективна в определенный момент, попробуйте проконсультироваться со специалистом.
Позитивный настрой
Музыка, кино, прогулки на свежем воздухе и любимое хобби помогут не впадать в панику в сложных ситуациях, сохранять гармонию и мыслить позитивно.
Физическая подготовка к родам
Беременность — серьезная нагрузка на организм женщины, поэтому и до, и во время беременности, а также после родов необходимо поддерживать хорошую физическую форму. Физическая подготовка к процессу родов включает несколько важных аспектов. Рассмотрим наиболее значимые из них:
Движение и закаливание
Малоподвижный образ жизни негативно сказывается на состоянии здоровья любого человека, а будущим мамам особенно важно помнить об этом. Необходимо стараться чаще проводить время на свежем воздухе, а при отсутствии противопоказаний больше двигаться и обязательно включить в распорядок дня пешие прогулки. Несомненно, с учетом нынешнего состояния, при любой физической активности нужно не забывать и об отдыхе, чередуя его с умеренной нагрузкой.
Специальные упражнения
Физическая подготовка должна сопоставляться с возрастом женщины и сроком беременности, особенностями телосложения, а также общими медицинскими показаниями. Лучше, когда занятия проводятся в группе, под бдительным присмотром профессионалов.
Если до беременности вы занимались спортом, после консультации с врачом стоит продолжать поддерживать физическую активность, при необходимости внеся коррективы в формат занятий и снизив уровень нагрузок.
Если ранее вы не занимались фитнесом, стоит начать выполнять специальные комплексы упражнений.
Гимнастика для беременных как правило.
Кесарево сечение
Операция кесарева сечения, несмотря на свою кажущуюся простоту, и сегодня остается одной из самых сложных хирургических вмешательств, способных вызвать множество осложнений. При повторном кесаревом сечении риск осложнений возрастает еще больше.
Когда же женщина с рубцом на матке может родить самостоятельно через естественные родовые пути, а когда кесарево сечение становится обязательным?
Ключевым условием для естественных родов является состоятельность рубца на матке. Полноценный рубец не представляет опасности для беременной и плода, так как мышечная ткань хорошо растягивается и эластична, в отличие от соединительной ткани, которая может стать причиной проблем в случае несостоятельного рубца.
Также благоприятным прогнозом для естественных родов у женщин с рубцом на матке является наличие в анамнезе родов через естественные родовые пути или факт, что операция кесарево сечение была проведена в экстренном порядке, то есть во время родов.
Кроме того, важным условием для таких родов является желание и настрой пациентки. Однако, если у женщины с рубцом на матке на доношенном сроке беременности определяется биологическая незрелость шейки матки или предполагаемые крупные размеры плода, правильнее будет принять решение о родоразрешении путем повторной операции кесарево сечение.
Безусловно, естественные роды более благоприятно сказываются на здоровье матери и малыша, поэтому если нет противопоказаний для физиологических родов, не стоит настаивать на операции кесарева сечения. Очень важно, чтобы беременность и роды у пациентов с рубцом на матке после кесарева сечения проходили под обязательным динамическим контролем акушера-гинеколога в условиях хорошо оснащенного родильного дома. Это позволит исключить риск осложнений для матери и плода.
В каждом конкретном случае план родов должен составляться индивидуально совместно с лечащим врачом акушером-гинекологом. Для благоприятного исхода важно, чтобы пациент доверял своему врачу и медперсоналу родильного дома.
Частота проведения кесарева сечения растет, что вызывает беспокойство как у врачей, так и у женщин. Многие современные женщины, родившие путем кесарева сечения, планируют следующую беременность завершить естественными родами. Благодаря современным диагностическим мероприятиям появилась возможность тщательно обследовать рубец на матке после кесарева сечения и планировать естественные роды или окончательно убедить женщину в необходимости повторного кесарева сечения.
Одним из патологических состояний рубца на матке является «ниша». Это заключение женщина получает при ультразвуковом исследовании органов малого таза.
«Ниша» представляет собой дефект зоны рубца в виде кармана, покрытого эндометрием (внутренним слоем матки) с расширенными сосудами. В таком случае рубец считается несостоятельным, и при повторной беременности эта область матки не может полноценно функционировать, так как теряет свою эластичность. Существует риск разрыва матки по рубцу в третьем триместре или с началом родовой деятельности.
Углубление становится резервуаром для менструальной крови, что может вызывать следующие симптомы и жалобы вне беременности:
-
Постменструальные кровотечения в 15,2-80,0% случаев (длительно мажущие менструации свыше 7 дней).
-
Тазовые боли, возникающие вследствие инфицирования скопившихся выделений и развития воспалительного процесса (4,5-11,0% случаев).
-
Диспареуния — болезненные ощущения во время полового акта (3,4-9,6% случаев).
Выявляют данную патологию с помощью 2D и 3D УЗИ, а затем подтверждают с помощью магнитно-резонансной томографии (МРТ) и гистеросальпингографии (введение рентгеноконтрастного вещества в полость матки с последующими рентген-снимками).
Лечение чаще всего хирургическое — лапароскопия с гистероскопией. Проводят метропластику вне беременности (иссечение рубца и ушивание). Однако не всегда результат метропластики может быть идеальным, что зависит от многих факторов.
Эта проблема еще раз обращает внимание на необходимость тщательной подготовки к каждой беременности и тщательного обследования женщин, планирующих естественные роды после кесарева сечения.
Спинальная анестезия при кесаревом сечении — это введение раствора обезболивающего местного действия под оболочку спинного мозга. Это полностью блокирует восприятие боли и других ощущений. Врач тонкой иглой проводит прокол на уровне поясничных позвонков, делает инъекцию, и сразу можно осуществлять разрез передней брюшной стенки.
Однако могут возникнуть трудности с нахождением ориентиров для пункции. В таких случаях наши врачи анестезиологи применяют ультразвуковую навигацию: с помощью аппарата УЗИ находят место для пункции. Благодаря этому выполнение анестезии проводится быстро, без повторных попыток.
Партнерские роды
Партнерские роды: роль мужа в родильном зале
Партнерские роды — это особый процесс, когда рядом с роженицей в родильном зале находится близкий человек. Чаще всего в этой роли выступает отец ребёнка. Благодаря этому семья переживает важнейшее событие вместе.
Для того чтобы стать участником партнерских родов, мужчина должен обладать не только полным доверием и открытостью в семье, но и пройти специальную подготовку. В женской консультации проводится курс подготовки к партнерским родам, где будущие отцы узнают, как вести себя в родильном зале.
Поведение мужа в родильном зале
-
Позитивный настрой. Прежде всего, молодой отец должен сохранять позитивный настрой. Важно помнить, что женщине в первую очередь необходима психологическая поддержка. Болевые ощущения, которые могут казаться невыносимыми в данный момент, забудутся очень скоро. Необходимо подбадривать жену, обнимать ее и не скупиться на ласковые слова. От неприятных ощущений можно отвлечь разговорами и шутками.
-
Внимательное слушание и помощь. Муж должен внимательно слушать жену и выполнять все ее просьбы: поправлять подушку, вытирать лоб полотенцем, если врачи разрешат, помочь помыться под душем, делать массаж поясницы, как учили на курсах, и помогать ровно дышать.
-
Готовность к переменам настроения. Роженица может испытывать перепады настроения, и в такие моменты важно оставаться спокойным и не реагировать на ее эмоции. Ни в коем случае не следует спорить.
-
Физическая поддержка. Если жене в какой-то момент удобнее повиснуть на руке мужа, следует дать ей эту возможность. Станьте для нее опорой в прямом смысле слова.
-
Наблюдение за работой врачей. Муж должен следить за тем, чтобы женщина четко выполняла все команды врачей. Рекомендуется повторять ей команды акушерки, а также засекать время между схватками и сообщать об этом медперсоналу. Сидя у изголовья женщины, можно самому нарочито дышать так, как требует врач.
«Золотой час» после родов
Это первый час после рождения, когда акушеры выкладывают малыша на живот маме, накрывают их одеялом и позволяют им обоим насладиться чудом рождения. Такой контакт «кожа к коже» помогает сохранить «пуповину» духовной связи, которая зарождается с первых недель беременности и расцветает к родам. Это начало расцвета материнства.
Контакт «кожа к коже» снижает у женщины выработку адреналина после родов и повышает уровень пролактина и окситоцина. Пролактин отвечает за лактацию, а окситоцин — за сокращение матки.
Мамы, которых мы выкладываем после родов на живот, лучше реагируют на своего младенца и быстрее осознают свою новую роль.
Для ребенка «золотой час» также очень важен. Рождение — это огромный стресс для малыша. В течение почти девяти месяцев он привык слышать голос матери и биение ее сердца. В первые минуты происходит адаптация организма, и мы помогаем этому процессу, выкладывая малыша к маме.
- У новорожденных плохая терморегуляция, а под одеялом, на теплом материнском теле, он согревается и успокаивается.
- Сердцебиение и дыхание становятся ритмичными, и ребенок плавно приспосабливается к новой среде.
- Через 10–15 минут, отдохнув, малыш приподнимает голову и начинает интуитивно искать грудь. Так запускается механизм вскармливания.
- Происходит импринтинг: запечатление образа матери в сознании ребенка.
Грудное вскармливание
Грудное вскармливание — это удивительное и таинственное искусство, которое включает в себя множество аспектов. Для новорожденного сосание материнской груди — это одно из главных занятий.
Дети, рожденные естественным путем и сразу положенные на живот матери, начинают с лизания, а затем с жадностью приступают к сосанию груди. Сосательный рефлекс наиболее силен в первые 20-40 минут после рождения. Если в это время ребенка не приложить к груди, то сосательный рефлекс может снизиться или исчезнуть совсем, не возвращаясь до конца второго дня. Чем раньше ребенок начнет сосать, тем быстрее прибудет зрелое молоко.
Контакт кожа к коже с матерью способствует обсеменению младенца микрофлорой, что делает его невосприимчивым к внутрибольничной инфекции. Молозиво, содержащее большое количество антител, также защищает ребенка от инфекций, обладает легким послабляющим действием и способствует освобождению кишечника от мекония, что помогает предупредить развитие неонатальной желтухи.
Раннее прикладывание к груди в течение первых 20-40 минут не только способствует выработке естественного окситоцина, но и помогает отделению последа без медикаментозного вмешательства, что является профилактикой кровотечения.
Адаптированные молочные смеси для новорожденных, несмотря на содержание различных аминокислот и витаминов, являются чужеродным белком для ребенка. К тому же, витамины нестойки во внешней среде и при вскрытии упаковки разлагаются в течение первых суток.
Таким образом, раннее прикладывание ребенка к груди и естественное вскармливание имеют множество преимуществ:
-
Снижение риска инфекционных заболеваний у новорожденного:
– Уменьшает вероятность заражения различными инфекциями;
– Способствует снижению младенческой смертности. -
Психологические преимущества:
– Формирует тесные и нежные взаимоотношения между матерью и ребенком;
– Обеспечивает эмоциональное удовлетворение для обоих;
– Способствует лучшему интеллектуальному развитию малыша. -
Снижение аллергических заболеваний, сахарного диабета, склероза, сердечно-сосудистых и онкологических заболеваний:
– Грудное вскармливание снижает риск развития этих заболеваний. -
Благоприятное влияние на здоровье женщины:
– Гормональный фон быстро восстанавливается после родов;
– Снижается риск онкологических заболеваний женской половой сферы;
– Способствует лучшему сокращению матки и профилактике кровотечения. -
Экономические преимущества:
– Кормление грудью обходится дешевле, чем адаптированные молочные смеси.







 Вёрстка и программирование
Вёрстка и программирование
 Проектирование, дизайн, продвижение
Проектирование, дизайн, продвижение